Cómo curar herida lacerante o laceraciones en la piel
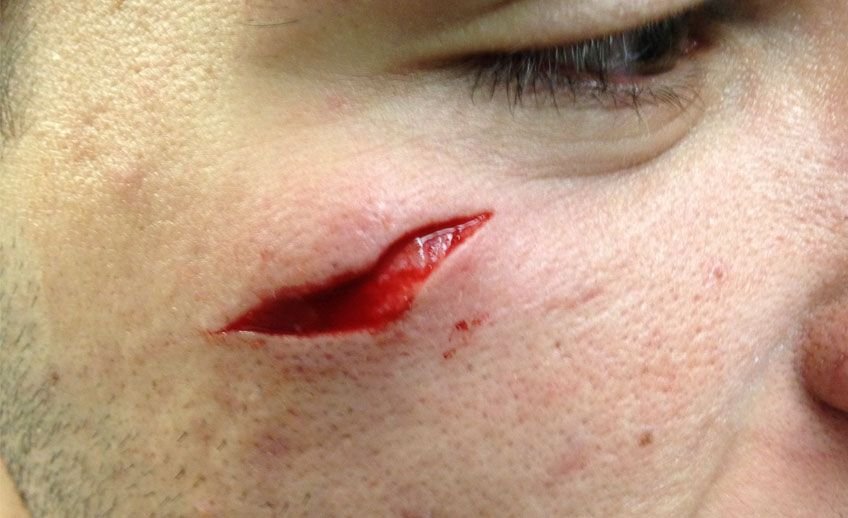
¿Qué es una herida lacerante o laceraciones en la piel? Las heridas lacerantes, o laceraciones en la piel, son lesiones que implican una ruptura en la estructura cutánea, donde los bordes de la piel se rasgan de manera irregular. A diferencia de las heridas superficiales, las laceraciones afectan capas más profundas de la dermis, lo que puede involucrar tanto la epidermis como los tejidos subyacentes. Este tipo de lesión se caracteriza por bordes desiguales y una separación más amplia de los tejidos, lo que genera una hendidura o corte en la piel. Las laceraciones pueden variar en tamaño, profundidad y ubicación, dependiendo de diversos factores. En algunos casos, estas heridas pueden ser más profundas y extensas, lo que implica una mayor extensión de la ruptura en la piel. La piel afectada por una laceración pierde su integridad, lo que puede comprometer su capacidad para proteger el cuerpo contra infecciones o daños adicionales. Las heridas lacerantes pueden ocurrir en cualquier parte del cuerpo, y el grado de afectación depende de varios factores. Las lesiones de este tipo requieren atención para garantizar que la reparación de la piel se realice de manera efectiva y que la recuperación se logre sin complicaciones. ¿Qué causa laceraciones? Las laceraciones en la piel son lesiones causadas por diversos factores que provocan una ruptura de la epidermis y tejidos subyacentes. Estas rupturas pueden ser superficiales o profundas, dependiendo de la intensidad del impacto o de la naturaleza del objeto que las cause. Las principales causas de las laceraciones incluyen: Causas Descripción Objetos afilados Objetos como cuchillos, vidrios rotos o herramientas con bordes afilados pueden causar cortes irregulares en la piel, provocando laceraciones. Impactos contundentes Golpes fuertes con objetos no necesariamente afilados pueden generar rupturas en la piel debido a la presión o el impacto directo. Accidentes domésticos En actividades cotidianas, como cocinar o usar herramientas, es común sufrir laceraciones por el contacto accidental con objetos cortantes o por caídas. Lesiones deportivas En deportes de contacto o actividades físicas, las laceraciones pueden surgir a partir de caídas o colisiones, afectando la integridad de la piel. Lesiones laborales Personas que trabajan con maquinaria o herramientas afiladas están en riesgo de sufrir laceraciones, particularmente en sectores como la construcción o la manufactura. ¿Cómo se ve una herida lacerante? Una laceración es una herida visible que se caracteriza por una ruptura en la piel, generalmente de forma irregular y desgarrada. Esta lesión puede variar en tamaño, profundidad y gravedad dependiendo de factores como el objeto que la cause, la fuerza del impacto y la ubicación en el cuerpo. En general, las laceraciones tienen características específicas que las distinguen de otros tipos de heridas, y su apariencia puede proporcionar información clave para determinar el tratamiento necesario. Las principales causas de la herida lacerante incluyen: ¿Cuánto tarda en sanar una laceración en la piel? El tiempo que tarda una laceración en sanar puede variar dependiendo de varios factores, como la gravedad de la herida, su ubicación y la salud general de la persona. En general, el proceso de curación de una laceración puede tardar desde unos pocos días hasta varias semanas. Factores que influyen en el tiempo de sanación: Factor Descripción Profundidad y tamaño de la laceración Las laceraciones superficiales que afectan solo las capas externas de la piel suelen sanar en un plazo de entre 5 y 10 días. Las profundas, que involucran músculos o tendones, pueden tardar varias semanas o más en sanar completamente. Ubicación de la herida Las laceraciones en áreas con buena circulación, como la cara o las manos, generalmente sanan más rápido. Las heridas en zonas con menor circulación, como los pies, pueden tardar más tiempo en cicatrizar. Cuidado y tratamiento adecuado El tratamiento adecuado, como la limpieza de la herida y su protección contra infecciones, puede acelerar el proceso de curación y reducir el riesgo de complicaciones, ayudando a que la herida sane en menos tiempo. Estado de salud general Personas con afecciones como diabetes o problemas circulatorios pueden experimentar un proceso de curación más lento, ya que estas condiciones afectan la regeneración de los tejidos y la respuesta inmunológica del cuerpo. Consecuencias de no tratar una herida lacerante No tratar una herida lacerante de manera adecuada puede tener consecuencias graves para la salud. Cuando una laceración no recibe la atención necesaria, puede complicarse y provocar efectos secundarios que afectan tanto la recuperación como el bienestar general de la persona. Consecuencias de no tratar una herida lacerante incluyen: Cómo curar herida lacerante o laceraciones en la piel Saber cómo curar una herida lacerante correctamente es crucial para evitar complicaciones y garantizar una recuperación adecuada. Las laceraciones pueden variar en su severidad, desde heridas superficiales hasta daños más profundos que afectan los tejidos subyacentes. El tratamiento adecuado dependerá de la profundidad, el tamaño y la ubicación de la laceración, así como de factores como el riesgo de infección y la necesidad de intervención médica. Pasos esenciales para tratar efectivamente una laceración: Tratamiento Beneficios Cremas y pomadas antibióticas Estas cremas, como bacitracina o neomicina, no solo mantienen la herida limpia, sino que también previenen infecciones. Al promover un ambiente propicio para la cicatrización, ayudan a que la herida sane de manera más eficiente y disminuyen el riesgo de complicaciones bacterianas. Uso de apósitos avanzados Los apósitos avanzados, como los de hidrocoloide o espuma, favorecen la cicatrización al crear un ambiente húmedo que protege la herida. Esto no solo acelera la regeneración celular, sino que también reduce el dolor y la irritación, mejorando la experiencia del paciente. Terapia con láser La terapia con láser potencia la producción de colágeno, lo cual es esencial para una cicatrización rápida y efectiva. Además, mejora la circulación sanguínea, lo que favorece la recuperación de heridas profundas y previene la formación de cicatrices visibles o problemáticas. Microdermoabrasión Este tratamiento es útil para mejorar la apariencia de las cicatrices al eliminar las capas superficiales de la piel y promover la regeneración celular. Se utiliza especialmente en cicatrices leves a moderadas, ayudando a suavizar la textura
Cómo curar herida lacerante o laceraciones en la piel Leer más »